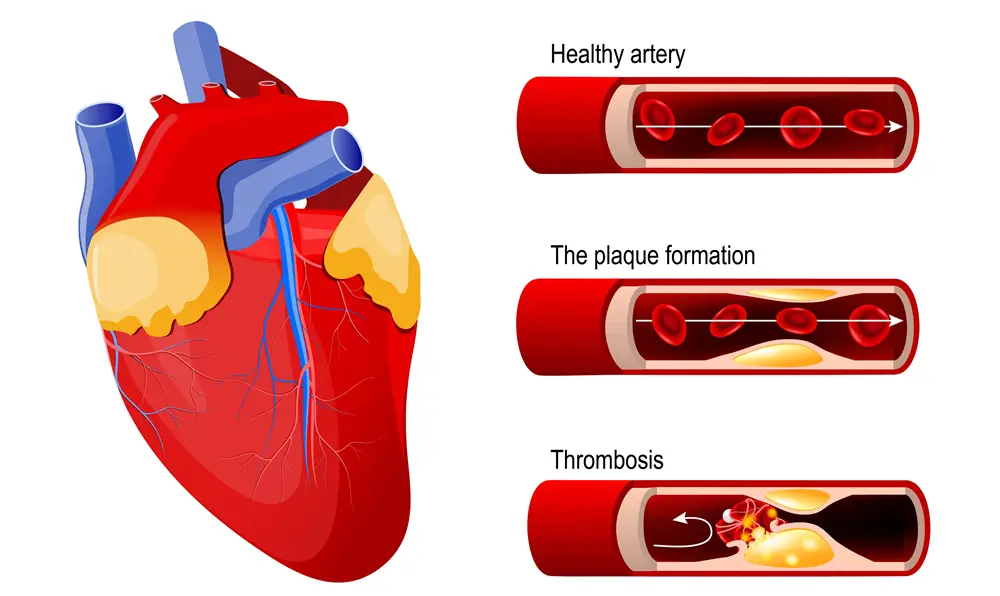
Voi explica mai jos, într-un limbaj simplu și într-o manieră cât mai simplificată, procesul prin care apar plăcile de aterom în artere, și deci procesul prin care apar bolile cardiovasculare – ce vin însoțite de riscul de infarct miocardic și accident vascular cerebral.
Ce sunt plăcile de aterom?
Sunt depuneri de grăsime, colesterol, celule și alte substanțe pe pereții arterelor. În timp, acestea pot îngusta arterele și pot bloca fluxul de sânge, ceea ce duce la probleme precum infarctul sau accidentul vascular cerebral.
Procesul de formare – pas cu pas
1. Leziunea pereților arteriali
Arterele pot fi afectate de factori precum:
- hipertensiunea (tensiune arterială mare)
- fumatul
- zahărul crescut din sânge (diabet)
- colesterolul ridicat
Aceste lucruri „zgârie” sau irită peretele intern al arterei (endoteliul).
2. Penetrarea colesterolului (LDL)
Colesterolul „rău” (LDL) pătrunde în peretele arterei prin aceste leziuni. Acolo, el se oxidează (se strică), iar corpul îl percepe ca pe un „inamic”.
3. Reacția sistemului imunitar
Organismul trimite celule de apărare (macrofage) ca să elimine colesterolul oxidat. Macrofagele „înghit” colesterolul și se transformă în celule spumoase.
4. Formarea plăcii moi
Aceste celule spumoase se acumulează și formează o zonă moale și grasă în peretele arterei. Se formează și un strat de țesut fibros (un fel de „capac”) peste această zonă, ca o protecție.
5. Creșterea plăcii
Cu timpul, tot mai mult colesterol și celule moarte se adună acolo. Placa devine mai groasă și îngustează artera.
6. Ruptura plăcii
Dacă „capacelul” se rupe, se formează un cheag de sânge în acel loc. Cheagul poate bloca complet artera → apare infarctul miocardic (dacă e în inimă) sau accidentul vascular cerebral (dacă e în creier).
Pe scurt:
- Artera e rănită.
- Colesterolul intră în perete.
- Se declanșează o reacție de apărare.
- Se formează o placă grasă.
- Placa crește și poate bloca sângele.
- Dacă se rupe, apare un cheag → infarct/AVC.
Cum contribuie grăsimile saturate la ateroscleroză?
1. Cresc nivelul de LDL-colesterol (răul) în sânge
Consumul crescut de grăsimi saturate (din carne grasă, unt, lactate integrale, ulei de palmier, cacao, nucă de cocos etc.) determină ficatul să producă mai mult LDL-colesterol.
Mai mult LDL înseamnă mai multe particule care pot pătrunde în endoteliu, mai ales dacă acesta este deja disfuncțional.
Asta înseamnă mai multe particule de Apolipoproteină B (ApoB-100) care pot ajunge în peretele arterial.
2. Favorizează oxidarea LDL-ului
Dieta bogată în grăsimi saturate reduce capacitatea antioxidantă a organismului (mai puține vitamine antioxidante, mai mult stres oxidativ).
LDL-ul din sânge devine mai susceptibil la oxidare → rezultă ox-LDL, forma „periculoasă” care declanșează reacția inflamatorie a endoteliului.
3. Afectează funcția endotelială
Grăsimile saturate contribuie la inflamație sistemică, ceea ce duce la:
- Producție scăzută de oxid nitric (NO) – o moleculă esențială pentru relaxarea vaselor.
- Rigidizarea arterelor și creșterea permeabilității endoteliului.
- Astfel, LDL-ul pătrunde mai ușor în peretele arterial.
4. Scad efectele protectoare ale HDL (colesterolul bun)
HDL ajută la „curățarea” colesterolului din pereții arteriali.
O dietă bogată în grăsimi saturate poate reduce cantitatea și funcționalitatea HDL, ceea ce înseamnă mai puțină protecție contra aterosclerozei.
1. De ce se blochează apolipoproteinele B în endoteliu?
Apolipoproteinele B (în special ApoB-100) sunt componente esențiale ale lipoproteinelor de tip LDL (low-density lipoproteins). LDL-ul are rolul de a transporta colesterolul în țesuturi. Problema apare când:
- Endoteliul vascular este deteriorat sau disfuncțional (din cauza hipertensiunii, fumatului, diabetului, inflamației sistemice, etc.).
- Permeabilitatea endoteliului crește și permite particulelor de LDL să pătrundă în intima vasului (stratul interior al peretelui arterial).
- LDL-ul se oxidizează (ox-LDL), iar această formă oxidată este recunoscută de sistemul imunitar ca fiind „străină” și periculoasă.
2. Ce urmează după pătrunderea LDL-ului oxidat?
Sistemul imunitar reacționează trimițând macrofage (celule imune) care fagocitează (înghit) particulele de ox-LDL.
Macrofagele umplute cu lipide devin celule spumoase („foam cells”), formând o leziune grasă inițială.
3. Cum se transformă spuma într-o placă calcificată?
Leziunea crește, iar inflamația cronică atrage mai multe celule imune, se secretă citokine și factori de creștere.
Organismul încearcă să „repare” zona, iar celulele musculare netede migrează din stratul mijlociu (media) spre intima, unde formează o capsulă fibroasă peste leziune.
În timp, din cauza inflamației continue și distrugerii celulelor, se eliberează fosfat de calciu, iar placa începe să se calcifice, întărind peretele arterei.
Acest proces se numește ateroscleroză, iar placa rezultată este o combinație de lipide, celule moarte, țesut fibros și calciu.